
46
Contenido disponible en
www.neumologia-pediatrica.cllectomía) ha sido recomendado como primera línea en por la
guías clínicas extranjeras
(24)
. Sin embargo, existe cada vez más
evidencia que la cirugía no es infalible, en especial en grupos
de alto riesgo como los pacientes obesos
(25)
. Un estudio
multicéntrico que incluyó a 578 niños demostró un tasa de
éxito post adenotonsilectomía baja, considerando eso sí una
alta tasa de prevalencia de obesidad en la muestra
(25)
. El uso
de ventilación no invasiva está reservado actualmente para
cuadro muy severos, obesidad o pacientes con patologías de
base como por ejemplo los niños con enfermedades neuro-
musculares
(26)
. Beebe plantea en su revisión sobre los efectos
neurocognitivos de los TRS, que el efecto del tratamiento
sobre las consecuencias de los TRS pudiera depender de la
precocidad con la cuál este sea iniciado
(20)
. Es decir, existe la
hipótesis que un tratamiento muy tardío pudiera no lograr
revertir del todo los daños causados por los TRS mediante
los mecanismos anteriormente señalados.
Conclusiones
Ante la evidencia de las significativas consecuencias que pu-
dieran tener los TRS se sugiere a todos los clínicos prestar
atención a todo niño que consulte por ronquido, es más, este
síntoma se debiera de pesquisar activamente. Por otro lado,
aquellos niños que consultan por hiperactividad, problemas
escolares o de conducta debiera de preguntarse dirigidamen-
te por síntomas que sugieran TRS. El diagnóstico y tratamien-
to de los TRS debieran de ser iniciado lo más precoz posible.
REFERENCIAS
1. Lumeng JC, Chervin RD. Epidemiology of pediatric obstructive
sleep apnea. Proc Am Thorac Soc 2008; 5: 242-52.
2. Guilleminault C, Kim YD, Palombini L, Li K, Powell N. Upper
airway resistance syndrome and its treatment. Sleep 2000; 23
Suppl 4: S197-200.
3. Iber C, Ancoli-Israel S, Chesson A, and Quan SF for the American
Academy of Sleep Medicine. The AASM Manual for the Scoring
of Sleep and Associated Event: Rules, Terminology and Technical
Specifications. 1st ed. Westchester, Illinois: American Academy of
Sleep Medicine; 2007.
4. Marcus CL, Greene MG, Carroll JL. Blood pressure in children
with obstructive sleep apnea. Am J Respir Crit Care Med 1998;
157: 1098-103.
5. Vgontzas AN, Papanicolaou DA, Bixler EO, Hopper K, Lotsikas
A, Lin HM, et al. Sleep apnea and daytime sleepiness and fatigue:
relation to visceral obesity, insulin resistance, and hypercytokinemia.
J Clin Endocrinol Metab 2000; 85: 1151-8.
6. Hill CM, Hogan AM, Karmiloff-Smith A. To sleep, perchance to
enrich learning? Arch Dis Child 2007; 92: 637-43.
7. Ferri R, Drago V, Arico D, Bruni O, Remington RW, Stamatakis K,
et al. The effects of experimental sleep fragmentation on cognitive
processing. Sleep Med 2010; 11: 378-85.
8. Gozal D. Sleep-disordered breathing and school performance in
children. Pediatrics 1998; 102: 616-20.
9. Urschitz MS, Guenther A, Eggebrecht E, Wolff J, Urschitz-Duprat
PM, Schlaud M, et al. Snoring, intermittent hypoxia and academic
performance in primary school children. Am J Respir Crit Care
Med 2003; 168: 464-8.
10. Urschitz MS, Eitner S, Guenther A, Eggebrecht E, Wolff J, Urschitz-
Duprat PM, et al. Habitual snoring, intermittent hypoxia, and
impaired behavior in primary school children. Pediatrics 2004; 114:
1041-8.
11. Huang YS, Guilleminault C, Li HY, Yang CM, Wu YY, Chen NH.
Attention-deficit/hyperactivity disorder with obstructive sleep
apnea: a treatment outcome study. Sleep Med 2007; 8: 18-30.
12. Chervin RD, Ruzicka DL, Archbold KH, Dillon JE. Snoring predicts
hyperactivity four years later. Sleep 2005; 28: 885-90.
13. Blunden S, Lushington K, Lorenzen B, Martin J, Kennedy D.
Neuropsychological and psychosocial function in children with a
history of snoring or behavioral sleep problems. J Pediatr 2005;
146: 780-6.
14. Kennedy JD, Blunden S, Hirte C, Parsons DW, Martin AJ, Crowe
E, et al. Reduced neurocognition in children who snore. Pediatr
Pulmonol 2004; 37: 330-7.
15. O’Brien LM, Mervis CB, Holbrook CR, Bruner JL, Klaus CJ,
Rutherford J, et al. Neurobehavioral implications of habitual snoring
in children. Pediatrics 2004; 114: 44-9.
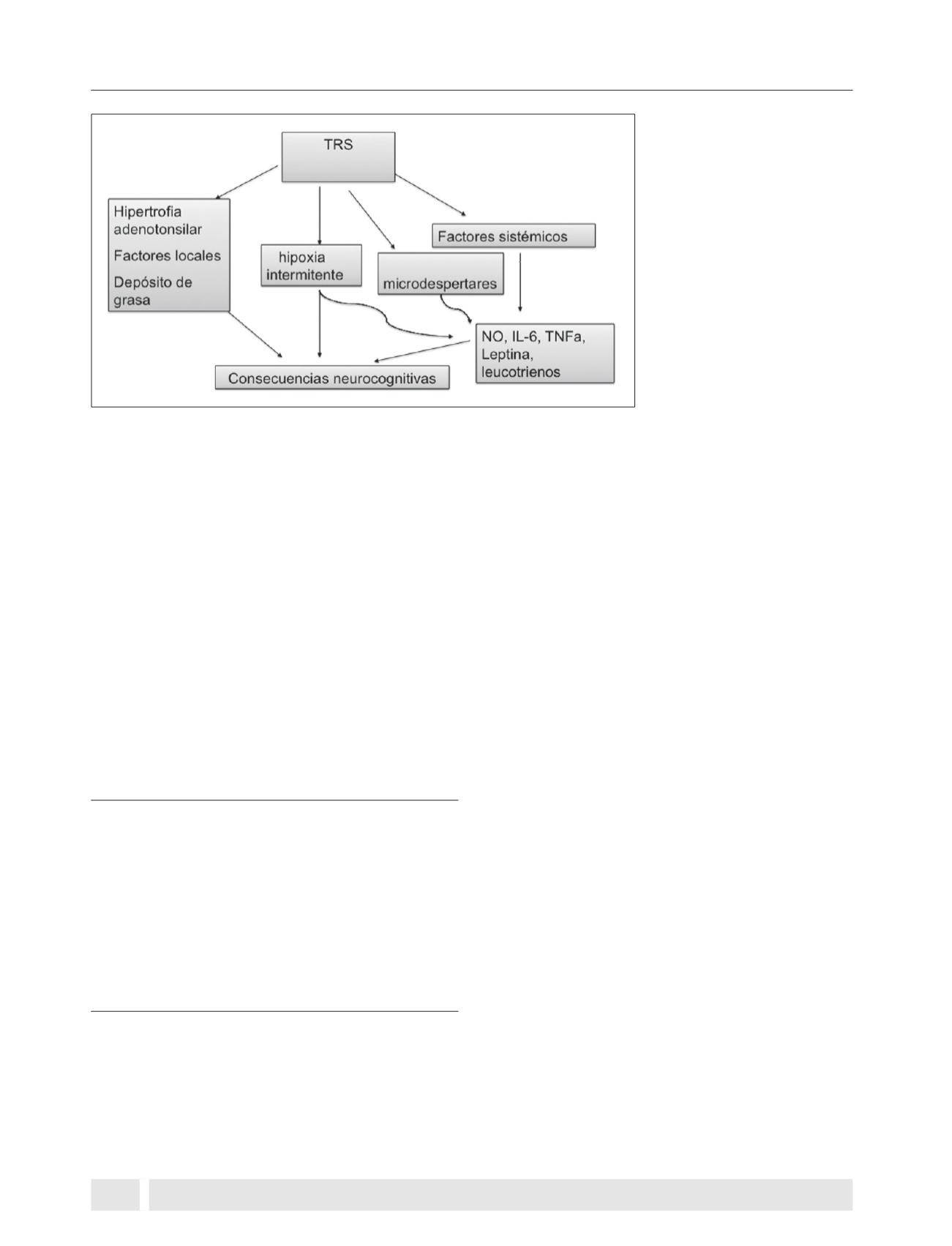
Figura 2.
Mecanismos involucrados en
el desarrollo de consecuencias neuro-
cognitivas asociadas a TRS.
Neumol Pediatr 2012; 7 (2): 44-47.
Consecuencias neurocognitivas de los trastornos respiratorios del sueño - P. E. Brockmann
















